KONSULTACJA MEDYCZNA
800 10 10 01
KONSULTACJA MEDYCZNA
800 10 10 01

05.09.2023
Odleżyna (decubitus) to martwica skóry i/lub głębszych tkanek, poprzedzona odczynem rumieniowym, przechodzące w owrzodzenie – ognisko martwicy, które zwykle pojawia się na wypukłości kostnej w wyniku ucisku, tarcia i sił ścinających. Miejscowe niedokrwienie spowodowane długotrwałym uciskiem na naczynia tętnicze i żylne skutkuje zamknięciem ich światła ograniczając dopływ krwi do skóry, powodując niedokrwienie i śmierć tkanek. Efektem jest uszkodzenie górnej warstwy skóry aż do tkanki mięśniowej. W ciężkich przypadkach martwica dotyczy również kości. Ponieważ najważniejszym czynnikiem powstania odleżyny jest ucisk to w znaczeniu medycznym określa wrzód odciskowy, wrzód wygnieciony, ranę wrzodową lub owrzodzenie ciśnieniowe.
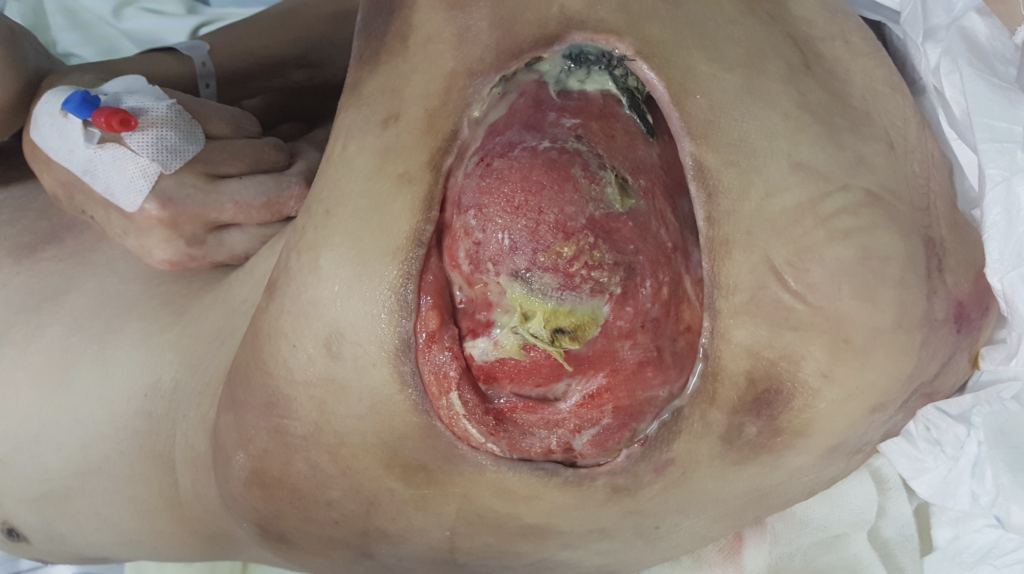
Gdy powstaje odleżyna natrafiamy na kolejne niebezpieczeństwo: ZAKAŻENIE spowodowane zanieczyszczeniem tkanek toksynami powstającymi w ranie lub dostaniem się z zewnątrz przez ranę zanieczyszczeń, bakterii lub wirusów. Stan miejscowy szybko przechodzi w zakażenie ogólnoustrojowe, które zagraża bezpośrednio życiu pacjenta. Według niektórych danych prawie 100% polskich odleżyn szpitalnych to odleżyny zainfekowane. Dlatego natychmiastowa reakcja na zmiany skórne jest podstawowym obowiązkiem osób sprawujących opiekę nad chorym.
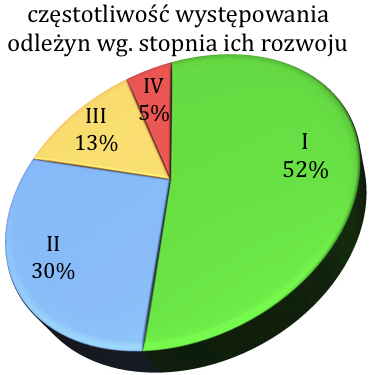
W Polsce oceny zmian odleżynowych dokonujemy w skali czterostopniowej wg. PTLR (Polskie Towarzystwo Leczenia Ran) zgodnie z NPUAP i AHCPR (Amerykański Krajowy Zespół Doradczy ds. Odleżyn i Agencja ds. Polityki i Badań w Opiece Zdrowotnej) EPUAP (European Pressure Ulcer Advisory Panel). Nie można ustalić stadium owrzodzenia, dopóki nie usunie się mas rozpadających się tkanek lub strupa martwiczego i nie zostanie odsłonięta podstawa rany. Owrzodzenia nie przechodzą poprzez poszczególne stadia, tworząc się lub gojąc. Do monitorowania procesu gojenia należy stosować standardowe skale Skalę Progresji Terapii Odleżyn (zmodyfikowana PUSH).

Stopień l – rumień, 52 %.

Widoczne zaczerwienienie skóry, początkowo miękkie w dotyku. Powstaje szybko, czasem po kilku godzinach spędzonych nieruchomo. Skóra nie jest uszkodzona, pojawia się oddzielające się blednące zaczerwienienie. Jeżeli przekrwienie i zaczerwienienie w reakcji na działające ciśnienie (np. lekki ucisk palca) blednie to mikrokrążenie nie jest jeszcze zakłócone. Stan jest potencjalnym ryzykiem powstania głębszego uszkodzenia. Objawom może towarzyszyć swędzenie a miejsce może być bolesne. Należy pamiętać, że chorzy mający zaburzenia czucia, nie odczuwają bólu i dlatego często ucisk trwa, ponieważ chory nie jest alarmowany o potrzebie zmiany pozycji.
Stopień II – powierzchowna nadżerka, 30 %.
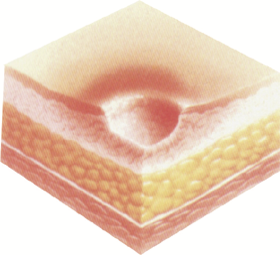
Utrzymujący się brak przepływu krwi rozpoczyna początek stanu zapalnego, nieblednące zaczerwienienie rośnie a tkanka staje się obrzmiała i twarda w dotyku. Może pojawić się powierzchniowy obrzęk (pęcherze) i przerwanie ciągłości naskórka. Naskórek zaczyna się łuszczyć. Często obecne są jego otarcia. Skóra wykazuje pierwsze uszkodzenia – tworzą się pęcherze wypełniające się płynem. Rumień pozostaje po ustąpieniu ucisku wskazując na zaburzone mikrokrążenie (zapalenie i obrzęk tkanek). Najczęściej objawom towarzyszy silny ból.
Stopień III – uszkodzenie głębokie, 13 %.
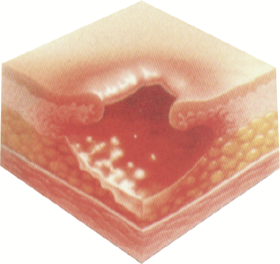
Odleżyna pełnej grubości skóry – uszkodzenie skóry pogłębia się i dochodzi do martwicy
z odsłonięciem głębszych warstw skóry i dochodzi do tkanki mięśniowej, która umiera do granicy z tkanką podskórną. Widoczny jest głęboki krater ubytku tkanki. Brzegi ran są wyraźnie odgraniczone, otoczone obrzękiem i rumieniem. Dno rany może być wypełnione żółtymi masami rozpadających się tkanek lub czerwoną ziarniną. Ranie może towarzyszyć zakażenie z wysiękiem- często odór. Tkanka otaczająca ranę odleżyny jest silnie bolesna.
Stopień IV – martwica, 5 %.
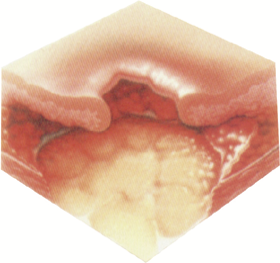
Uszkodzenie dochodzi do powięzi kości, skutkującej jej martwicą, często z odczynem zapalnym nie tylko samej kości, ale odczynowym zapaleniem stawów i patologicznymi złamaniami. Zaawansowana martwica rozpościerająca się z przekroczeniem powięzi. Zmiany dotyczą kości znajdujących się w głębszych warstwach tkanki. Ukazuje się obumarła tkanka. Uszkodzenie rozpościera się w stronę tłuszczowej tkanki podskórnej. Martwica tłuszczu spowodowana jest zapaleniem i zakrzepicą małych naczyń, obejmuje ona także otaczające warstwy skóry. Dno może być pokryte czarną martwicą. Brzeg odleżyny jest zwykle wyraźnie odgraniczony. Zniszczenie obejmuje także stawy i kości. Pamiętać należy, że odleżyna ma wielokierunkowy przebieg i może się rozwijać zarówno do- jak i od- wnętrza. Powstają jamy łączące się ze sobą. W ranie obecne są rozpadające się masy tkanek i czarna martwica- często odór. Głębokość odleżyny stopnia IV zależy od jej lokalizacji. Grzbiet nosa, ucho, potylica i kostka nogi nie mają (tłuszczowej) tkanki podskórnej, więc występujące tam odleżyny mogą być płytkie. Stan zakażenia ogólnego, czyli sepsy.
Typy odleżyn.
1. zwykła – czas wyleczenia odleżyny ll° – około 6 tygodni.
Nie ma zaburzeń ukrwienia, różnica między temperaturą odleżyny a skórą wynosi 2,5°C.
2. miażdżycowa – czas wyleczenia odleżyny ll° – około 16 tygodni.
Nie ma zaburzeń ukrwienia, różnica między temperaturą odleżyny a skórą wynosi 1°C.
3. terminalna – nie ulega wygojeniu.
Odleżyny pooperacyjne powstają na skutek silnych obciążeń jakim poddawane jest nieruchome ciało pacjenta na stołach operacyjnych. Do najbardziej zagrożonych pacjentów należą osoby, które muszą się poddać długotrwałym operacjom, zwłaszcza operacjom na otwartym sercu i ortopedycznym. Martwica powstaje na skutek statycznego ucisku. Oznaki owrzodzenia występują w czasie dwóch do trzy dni. Odleżyny pooperacyjne wyróżniają ich ciemne odbarwienia lub podskórne krwawienia. Profilaktycznie należy stosować materace przeciwodleżynowe operacyjne.
Miejsca najczęstszej lokalizacji odleżyn.
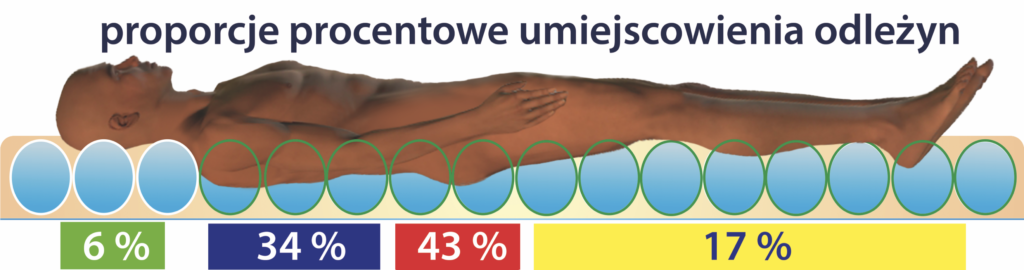
Najbardziej zagrożone powstaniem odleżyn są miejsca, które podczas leżenia lub siedzenia podlegają działaniu jednostajnego ucisku. U osób leżących na plecach to przede wszystkim okolice: kości krzyżowej, ogonowej, łopatek, łokci, pięt, potylicy i uszu. U osób siedzących to głównie okolice: kości kulszowej, krzyżowej i ogonowej. Aby nie powstał nadmierny ucisk należy układać pacjenta w pozycjach zapewniających największe odciążenie ciśnieniowe.
Aby realizacja profilaktyki i terapii odleżyn była skuteczna niezbędnym jest stosowanie dedykowanych do stanu pacjenta materacy i poduszek zmiennociśnieniowych, oraz sprzętu pomocniczego (pozycjonery, łatwoślizgi, medyczne osłony materacy).
OCENA STANU i ROKOWAŃ PACJENTA. OCENA RYZYKA POWSTANIA ODLEŻYN. Skale ryzyka powstania odleżyn.
Ryzyko odleżyn należy ocenić u każdego pacjenta pozostającego w łóżku, przebywającego
na wózku inwalidzkim, z zaburzoną świadomością, po zabiegu operacyjnym trwającym > 2 godz. oraz u pacjentów, których stan zdrowia uległ pogorszeniu. Identyfikacja zagrożenia odleżyną ma na celu wskazanie pacjentów zagrożonych wystąpieniem odleżyn lub identyfikacji odleżyn. Dlatego pierwszym krokiem w profilaktyce przeciwodleżynowej jest ocena ryzyka powstania odleżyn wg. oceny RPO (Ryzyka Powstania Odleżyn) dokonywana z zastosowaniem skal ocen. W ocenie ryzyka powstania odleżyn należy korzystać z tzw. punktowych skal oceny ryzyka. Pozwalają one w szybki, prosty i obiektywny sposób określić istnienie ryzyka i wskazać stopień zagrożenia. Historycznie najstarszą i jedną z najbardziej znanych skal służących ocenie zagrożenia odleżynami jest Skala Norton. Nie ma badań potwierdzających, które z narzędzi jest najbardziej wiarygodne w przypadku chorych objętych szczególnymi rodzajami opieki (przewlekła, paliatywna), dlatego rozpoznawanie czynników ryzyka odbywa się za pomocą skal Norton, Douglas, wg. schematu uznanego przez daną jednostkę leczącą.
Dobór właściwej skali jest kluczowy, ponieważ skuteczność oceny RPO jest zróżnicowana. Mimo dużego wyboru skal oceny ryzyka powstania odleżyn: Waterlow, Douglas, Norton, Braden i CBO, nie ma jednej uniwersalnej. Oto przykład wskazujący rozbieżność wyników RPO dla tej samej pacjentki: 86 l. pacjentka została przyjęta na oddział chorób wewnętrznych w trybie planowym do diagnostyki dolegliwości ze strony układu pokarmowego (bóle brzucha, zaparcia na przemian z biegunkami) z towarzyszącą anemią. Masa ciała 78 kg przy wzroście 168 cm wskazywała na nadwagę (BMI = 27,6 ). Pacjentka nie gorączkowała, akcja serca w normie, miarowa, ciśnienie tętnicze średnio 80/135 mm Hg. Chora mimo zniekształceń i bólów stawowych nie wymagała pomocy przy czynnościach higieniczno-pielęgnacyjnych. Skóra pacjentki czysta, blada, wysuszona bez zmian patologicznych.*
skala RPO, suma punktów, interpretacja
skala Waterlow, 16, ryzyko duże
skala Douglas, 17, obecne zagrożenie
skala Norton, 18, brak ryzyka
skala Braden, 21, brak ryzyka
skala CBO, 6, brak ryzyka
wg. ”Ocena ryzyka powstawania odleżyn przy użyciu dostępnych skal — opis przypadku” mgr piel., sp. piel. chir. Elżbieta Krupińska.
Skale RPO uwzględniając różne czynniki ryzyka dla tego samego chorego dają odmienną kwalifikację od dużego zagrożenia po jego brak. Trudno wskazać narzędzie najbardziej uniwersalne, tym bardziej, że każde z nich wskazuje na potencjalnie najistotniejsze, ale nie wszystkie czynniki ryzyka powstania odleżyn. Prowadzone badania bazujące na dokumentacji pielęgniarskiej pokazują skuteczność działań z podkreśleniem znaczenia identyfikacji RPO.
W każdej placówce opieki zdrowotnej stosowana skala musi uwzględniać specyfikę oddziału oraz sytuację i stan zdrowia leczonych w nim pacjentów.
Najważniejsze wytyczne wg. EPUAP-PPPIA-NPUAP wskazują dokonanie oceny czynników ryzyka odleżyn w czasie < 8 godzin od przyjęcia pacjenta do szpitala, oraz powtarzanie jej regularnie z częstotliwością wymaganą przez stan jego zdrowia. Ocenę należy powtórzyć w przypadku jakiejkolwiek zmiany w stanie pacjenta oraz przed jego wypisem.
Należy uwzględniać wpływ następujących czynników u pacjenta:
a) wskaźniki dotyczące odżywienia: anemia, poziomy hemoglobiny i albuminy osocza, ilości przyjmowanego pokarmu i masa ciała. Ryzyko to jest mniejsze dla prawidłowych danych,
b) czynniki wpływające na utlenowanie i perfuzję: cukrzyca, niestabilność sercowo-naczyniowa / poziom noradrenaliny, niskie ciśnienie krwi, wskaźnik kostkowo-ramienny i wykorzystanie tlenu.
© 2025 Revita. Wszelkie prawa zastrzeżone. Projekt i wykonanie Virtual People