
17.10.2022
Ryzyko odleżyn należy ocenić u każdego pacjenta pozostającego w łóżku, przebywającego na wózku inwalidzkim, z zaburzoną świadomością, po zabiegu operacyjnym trwającym > 2 godz. oraz u pacjentów, których stan zdrowia uległ pogorszeniu. Identyfikacja zagrożenia odleżyną ma na celu wskazanie pacjentów zagrożonych wystąpieniem odleżyn lub identyfikacji odleżyn.
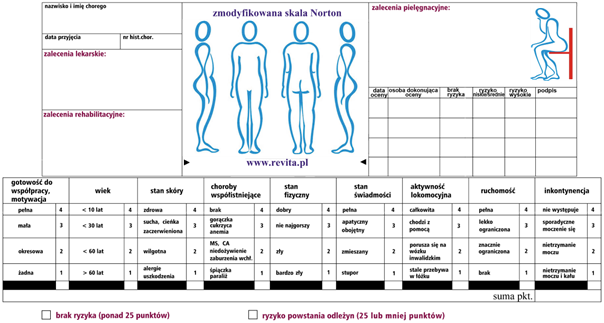
Dlatego pierwszym krokiem w profilaktyce przeciwodleżynowej jest ocena ryzyka powstania odleżyn wg. oceny RPO (Ryzyka Powstania Odleżyn) dokonywana z zastosowaniem skal ocen. W ocenie ryzyka powstania odleżyn należy korzystać z tzw. punktowych skal oceny ryzyka. Pozwalają one w szybki, prosty i obiektywny sposób określić istnienie ryzyka i wskazać stopień zagrożenia. Historycznie najstarszą i jedną z najbardziej znanych skal służących ocenie zagrożenia odleżynami jest Skala Norton. Nie ma badań potwierdzających, które z narzędzi jest najbardziej wiarygodne w przypadku chorych objętych szczególnymi rodzajami opieki (przewlekła, paliatywna…), dlatego rozpoznawanie czynników ryzyka odbywa się za pomocą skal Norton, Douglas, wg. schematu uznanego przez daną jednostkę leczącą. Dobór właściwej skali jest kluczowy, ponieważ skuteczność oceny RPO jest zróżnicowana. Mimo dużego wyboru skal oceny ryzyka powstania odleżyn: Waterlow, Douglas, Norton, Braden i CBO, nie ma jednej uniwersalnej. Oto przykład wskazujący rozbieżność wyników RPO dla tej samej pacjentki: 86 l. pacjentka została przyjęta na oddział chorób wewnętrznych w trybie planowym do diagnostyki dolegliwości ze strony układu pokarmowego (bóle brzucha, zaparcia na przemian z biegunkami) z towarzyszącą anemią. Masa ciała 78 kg przy wzroście 168 cm wskazywała na nadwagę (BMI [body mass index] = 27,6 ). Pacjentka nie gorączkowała, akcja serca w normie, miarowa, ciśnienie tętnicze średnio 80/135 mm Hg. Chora mimo zniekształceń i bólów stawowych nie wymagała pomocy przy czynnościach higienicznopielęgnacyjnych.
Skóra pacjentki czysta, blada, wysuszona bez zmian patologicznych.*
skala RPO suma punktów interpretacja
skala Waterlow 16 ryzyko duże
skala Douglas 17 obecne zagrożenie
skala Norton 18 brak ryzyka
skala Braden 21 brak ryzyka
skala CBO 6 brak ryzyka
* ”Ocena ryzyka powstawania odleżyn przy użyciu dostępnych skal
— opis przypadku” mgr piel., sp. piel. chir. Elżbieta Krupińska
Skale RPO uwzględniając różne czynniki ryzyka dla tego samego chorego dają odmienną kwalifikację od dużego zagrożenia po jego brak. Trudno wskazać narzędzie najbardziej uniwersalne, tym bardziej, że każde z nich wskazuje na potencjalnie najistotniejsze, ale nie wszystkie czynniki ryzyka powstania odleżyn. Prowadzone badania bazujące na dokumentacji pielęgniarskiej pokazują skuteczność działań z podkreśleniem znaczenia identyfikacji RPO. W każdej placówce opieki zdrowotnej stosowana skala musi uwzględniać specyfikę oddziału oraz sytuację i stan zdrowia leczonych w nim pacjentów.
Najważniejsze wytyczne wg. 2014 EPUAP-PPPIA-NPUAP wskazują dokonanie oceny czynników ryzyka odleżyn w czasie < 8 godzin od przyjęcia pacjenta do szpitala, oraz powtarzanie jej regularnie z częstotliwością wymaganą przez stan jego zdrowia. Ocenę należy powtórzyć w przypadku jakiejkolwiek zmiany w stanie pacjenta oraz przed jego wypisem.
Należy uwzględniać wpływ następujących czynników u pacjenta:
a) wskaźniki dotyczące odżywienia: anemia, poziomy hemoglobiny i albuminy osocza, ilości przyjmowanego pokarmu i masa ciała. Ryzyko to jest mniejsze dla prawidłowych danych.
b) czynniki wpływające na utlenowanie i perfuzję: cukrzyca, niestabilność sercowo-naczyniowa / poziom noradrenaliny, niskie ciśnienie krwi, wskaźnik kostkowo-ramienny i wykorzystanie tlenu.
Systematyczne podejście można stworzyć dzięki połączeniu skali oceny ryzyka z dokładną oceną skóry i oceną kliniczną. Dowody wskazują, że wprowadzenie tych elementów oraz utworzenie zespołów zajmujących się pielęgnacją skóry, programów edukacyjnych i protokołów opieki zmniejsza częstotliwość występowania odleżyn. Każde środowisko medyczne powinno kierować się własnymi procedurami dotyczącymi dokonywania systematycznej oceny skóry pacjenta, które są lokalnie najbardziej optymalne dla wybranych obszarów klinicznych oraz wskazują terminy oceny (powtórnej oceny). Taki standard powinien precyzować zalecenia dotyczące dokumentowania oceny skóry oraz przekazywania informacji całemu zespołowi terapeutycznemu. Należy szkolić specjalistów w przeprowadzaniu kompleksowej oceny skóry, także w technikach wykrywania objawów takich jak blednięcie, miejscowo podwyższona ciepłota ciała, obrzęk i stwardnienie. Nieustanna ocena skóry jest niezbędnym warunkiem wczesnego wykrycia uszkodzeń spowodowanych uciskiem. Badanie skóry powinno obejmować poszukiwanie lokalnie podwyższonej ciepłoty ciała, obrzęków lub stwardnień, szczególnie u osób o ciemnej skórze. Lokalnie podwyższona ciepłota ciała, obrzęk i stwardnienie zostały uznane za objawy ostrzegające przed powstaniem odleżyny. Ponieważ na skórze o ciemnym pigmencie zaczerwienienia nie zawsze są dostrzegalne, w czasie oceny należy uwzględnić wymienione dodatkowe symptomy. Należy prosić pacjentów o wskazanie dokuczliwych lub bolesnych miejsc, których występowanie można przypisać uciskowi. Według niektórych badań, głównym symptomem powstawania odleżyny u pacjentów był ból. Kilka opracowań wskazało, że bolesność poprzedzała uszkodzenie tkanki. Obserwowanie skóry w celu sprawdzenia czy ucisk przez zastosowane produkty medyczne nie powoduje uszkodzeń skóry poprzez jej ucisk (np. cewniki, kaniule, przewody tlenowe, wentylacyjne, półsztywne kołnierze szyjne itd.).


© 2026 Revita. Wszelkie prawa zastrzeżone. Projekt i wykonanie Virtual People